Número actual
Vol. 5 Núm. 1 (2024): Enero-Abril
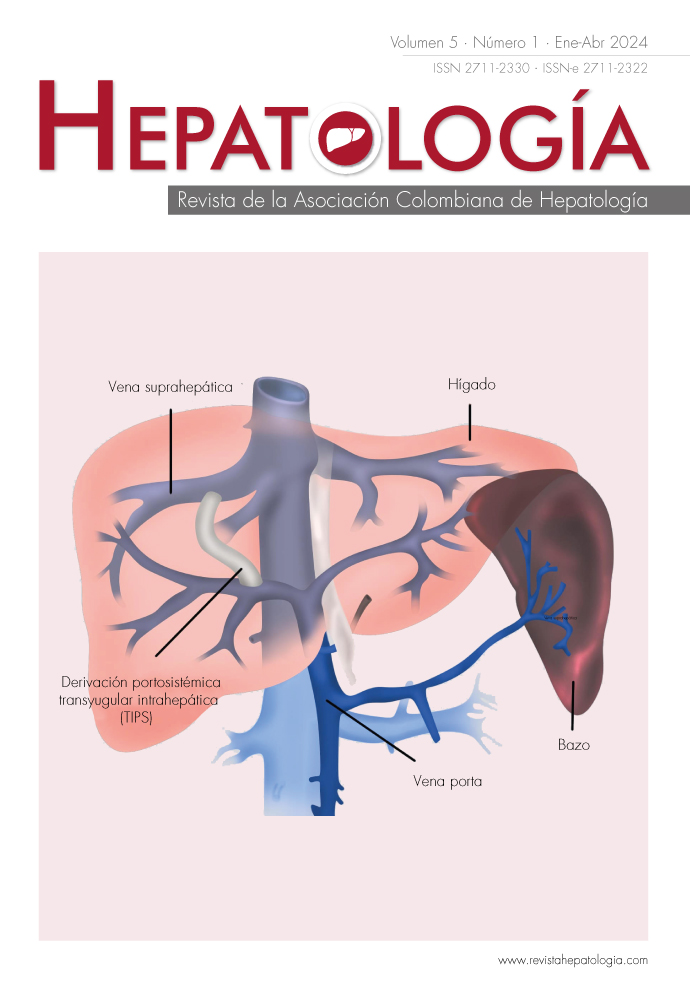
La derivación portosistémica transyugular intrahepática (TIPS) consiste en unir una de las venas suprahepáticas y una rama portal, con el fin de derivar un porcentaje de flujo sanguíneo, y de esta manera descomprimir el sistema venoso portal.
Publicado:
2024-01-02